
いびきや日中の強い眠気に悩んでいませんか?
睡眠時無呼吸症候群(SAS)の治療法として知られるCPAP(シーパップ)療法は、「睡眠の質が劇的に向上する」「健康面でもメリットが大きい」と評判です。
実際、適切にCPAPを使えば夜間の無呼吸や低酸素状態が改善し、翌日の目覚めが変わるほど効果を実感できる人も多くいます。
この記事では、CPAPがなぜ“すごい”と言われるのか、その仕組みから医学的な効果、快適に続けるコツまでを分かりやすく紹介します。【1】
睡眠の悩みを抱える方や「CPAPは効果ないのでは?」と感じている方も、ぜひ参考にしてください。
睡眠時無呼吸症候群(SAS)は森下駅前クリニックまで
保険適用
そもそもCPAPとは?
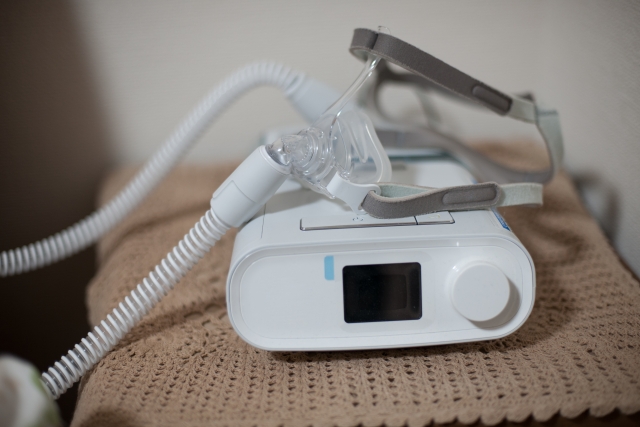
CPAP(Continuous Positive Airway Pressure、持続陽圧呼吸療法)とは、主に睡眠時無呼吸症候群(SAS)の代表的な治療法です【1】。
就寝時に専用の小型装置とマスクを装着し、空気に一定の圧力をかけて鼻や口から気道に送り込むことで、狭くなった喉の通り道を広げて気道の閉塞を防ぐ仕組みになっています【1】【2】。
この持続的な空気圧のおかげで、睡眠中に繰り返される「いびき」や「無呼吸」を防ぎ、眠りを深くする効果があります。
実際、中等症以上の閉塞型SAS患者さんの多くで有効とされ、現在もっとも標準的で効果的な治療法と位置付けられています【1】。
SASに対する第一選択の治療法
中等度~重度の睡眠時無呼吸症候群ではCPAP療法が第一選択になります【1】。
マウスピースや外科手術など他の治療法もありますが、CPAPは適応となる患者さんには世界的に推奨される標準治療です。
マスクから空気を送り込み気道を確保
寝ている間、鼻や口に装着したマスクを通じて持続的に空気を送り込みます。
その空気圧で喉や気道が押し広げられ、軟らかい組織の沈下や閉塞を防ぎます【1】【2】。
いびき・無呼吸を防いで熟睡をサポート
CPAPの使用中は、空気圧が喉を支えるため睡眠中のいびきがほとんど消失し、呼吸停止も起こりにくくなります【2】。
その結果、夜通し十分な酸素が確保され脳と体がしっかり休めるため、浅い眠りから深い眠りへと睡眠の質が改善します。
※要するに、CPAPとは「寝ている間に空気の力で喉の通り道を広げ、呼吸の途切れない深い睡眠を実現する治療器具」です。
次章からは、そんなCPAP療法を使うことで得られるメリットを具体的に見ていきましょう。
CPAPが「すごい」と言われる理由

CPAP療法には、患者さんの感じる効果から健康上のメリットまで様々な「すごい!」ポイントがあります。その主な理由を順番に紹介します。
熟睡できるようになり日中の眠気が激減
CPAPを使うと夜間の無呼吸による頻繁な覚醒がなくなり、朝までぐっすり眠れるようになります。
その結果、日中の強い眠気(過度の眠気)や倦怠感が大幅に改善することが多く報告されています【2】。
実際、大規模臨床試験でもCPAP治療群はプラセボ群に比べて日中の眠気スコアが有意に改善し、患者さん本人も「睡眠が深くなった」と感じるケースが多いのです【2】。
十分な睡眠により頭がすっきり冴えることで、「毎日寝不足だったのが嘘のよう」と熟睡効果を実感する人もいます。
集中力やパフォーマンスが改善
熟睡できるようになることで仕事や日常生活での集中力・注意力が向上します。
例えば、睡眠時無呼吸の患者さんは運転中の交通事故リスクが健常者の2.5倍にも達しますが、CPAPを適切に使用するとその事故発生率が約70%も低減したとの研究報告があります【3】。
これはCPAPで日中の眠気や反応速度が改善し、認知機能・判断力が回復するためと考えられます【3】。
このように、CPAP治療によって「仕事中に居眠りしなくなった」「趣味や運動に集中できるようになった」など生活のパフォーマンスが全般的に底上げされる効果が期待できます。
高血圧・心疾患など合併症リスクを減らす
SASを放置すると高血圧や不整脈、心筋梗塞・脳卒中などの重大な合併症リスクが高まることが知られています【4】【5】。
しかしCPAP治療によって睡眠中の低酸素状態や血圧の乱高下が改善され、これらリスクを大きく低減できる可能性があります。
事実、CPAPの使用で収縮期血圧が平均2~3 mmHg、拡張期血圧が1~5 mmHg程度低下するとする分析研究があり【5】、わずかな降圧でも脳卒中や心臓病の発症リスクを有意に下げる意義ある改善です【5】。
さらに、CPAPを続けた患者では心血管イベント(心筋梗塞や心不全など)や心臓突然死の発生率が有意に減少し、生存率が向上したとの報告もあります【4】。
このようにCPAPは高血圧や心疾患、糖尿病といった生活習慣病の予防・改善効果まで期待できる「すごい」治療なのです。
使用したその日から効果を実感する人も多い
「治療効果はすぐに現れる」と言われるほど、CPAPは開始初日から劇的な変化を感じるケースがあります【6】。
個人差はありますが、中には「初めてCPAPを使った翌朝、何年ぶりかで熟睡できたと感じた」という声もあります。
実際の研究でも、CPAP初夜の翌朝には健康状態や気分が有意に向上したと報告されています【6】。
一部では「シーパップを使っても効果ないのでは?」と不安に思う方もいるかもしれません。
しかし適切に装着・使用すれば、多くの患者さんが初日から「朝の爽快感」や「日中の眠気の軽減」といった効果を実感しています【6】。
この即効性の高さも、CPAP療法が評価される大きな理由でしょう。
睡眠時無呼吸症候群(SAS)は森下駅前クリニックまで
保険適用
医学的に見ても「すごい」CPAPの効果

患者さん本人の体感だけでなく、医学的な指標やデータから見てもCPAPの効果は明白です。
ここではCPAP治療による客観的な改善ポイントを挙げます。
AHI(無呼吸低呼吸指数)の大幅改善
AHIとは一時間あたりの無呼吸・低呼吸(呼吸が止まる/浅くなる)回数を示す指標で、重症度の評価に使われます。
CPAPを装着すると、このAHIが劇的に減少します。例えばある大型試験では、治療前は平均29回/時だったAHIがCPAP使用後には3.7回/時まで低下しました【2】。
これは正常(5未満)レベルにまで呼吸障害が解消されたことを意味します。
また別の調査でも、6時間以上/夜のCPAP使用でAHIが正常範囲に戻ったという報告があります【6】。
要するに、CPAPは睡眠中の呼吸イベントをほぼ完全に抑え込み、質の高い連続した睡眠を可能にするのです。
血圧や心拍の安定化
CPAP治療は夜間の血圧変動や心拍リズムを安定化させます。
無呼吸による酸素低下や覚醒反応は交感神経を過剰に刺激し、夜間にも血圧が急上昇したり不整脈を誘発したりします。
CPAPで呼吸が安定すると、睡眠中本来あるべき血圧低下パターンが回復し、夜間高血圧や頻脈が改善します【4】【5】。
平均的な血圧降下幅は小さいものの、治療抵抗性高血圧の患者ではCPAPで大幅な降圧効果が出ることも報告されています【5】。
さらにCPAPの継続使用により、睡眠中の致死性不整脈や突然死のリスクも低減しうると期待されています(実際、無呼吸患者で高い夜間急死リスクが、CPAP使用者では健常者並みまで低下したとの示唆もあります)。
このようにCPAPは心血管系への負担を和らげ、循環器の合併症予防につながる点で医学的価値が高いといえます。
QOL(生活の質)が向上
CPAP治療によって生活の質(QOL)が客観的にも改善します。
睡眠の質向上に伴い、エネルギーレベルや認知機能、気分などを評価する各種質問票のスコアが向上することが臨床試験で示されています【2】【6】。
例えば、ある研究ではCPAP導入後に身体的・精神的健康指標が有意に上昇し、抑うつ傾向や不安感も軽減しました【6】。
NEJM掲載の大規模試験でも、CPAP群で健康関連QOLのスコアがプラセボ群より明らかに改善しています【2】。
患者さんの主観だけでなく、医師の問診や検査によっても「気分が安定し活動的になった」「日常生活動作がスムーズになった」といったプラスの変化が確認できるのです。
こうしたQOLの向上こそ、CPAP療法が患者さんにもたらす最大の恩恵であり、「人生が変わった」と表現する人もいるほどです。
CPAPを続けるための工夫

CPAP療法は効果が大きい反面、「毎晩マスク装着が煩わしい」「慣れるまで苦しい」といった声もあります。
しかし工夫次第で快適さを向上させ、長期継続しやすくできます。
以下にCPAPを無理なく続けるためのポイントを紹介します。
自分に合ったマスクの種類を選ぶ
CPAPのマスクには鼻マスク(鼻のみ覆うタイプ)、フルフェイスマスク(鼻と口を覆うタイプ)、ピロータイプ(鼻孔に差し込むタイプ)など複数の種類があります。
それぞれフィット感や向き不向きが異なるため、鼻詰まりしやすい人はフルフェイス、口呼吸が少ない人は鼻マスクといったように自分に合うタイプを医師や業者と相談して選びましょう。
マスクのフィッティングを正しく行えば空気漏れも防げます。合わない場合は遠慮なく別の種類を試すことも大切です。
装着感が向上すれば、「CPAPは苦しい」という印象も和らぎ治療の継続につながります。
加湿器を使って乾燥対策
「CPAPをつけると喉や鼻が乾く」「鼻づまりが起きる」という場合は、加温加湿器の併用がおすすめです。
CPAP装置に接続できる加湿ユニットや、部屋に加湿器を置いて適度な湿度を保つことで、送られてくる空気が潤い、鼻や喉の粘膜の乾燥・刺激を防げます【7】。
特に冬場や乾燥した環境では加湿なしではつらいので、症状がある場合は主治医に相談して専用の加湿器を導入してもらいましょう【7】。
適切な湿度管理により、鼻痛・のどの渇き・鼻血などの副作用が軽減し、快適に続けやすくなります。
圧設定を医師に相談して調整
CPAPの空気圧が合っていないと、「圧が強すぎて息苦しい」「お腹に空気が入って張る」などの不快感につながります。
そうした場合は我慢せず、圧力設定を主治医に相談して調整してもらいましょう。
多くの装置には、就寝直後は低めの圧で開始し徐々に目標圧まで上げる「ランプ機能」や、呼気時だけ圧を下げる機能も備わっています【8】。
これらを活用すれば圧迫感が和らぎ、睡眠への影響も軽減します。
また体重の増減や体調変化で適正圧が変わる場合もありますので、定期受診時に状況を伝えて最適な圧に再設定してもらうことも重要です【8】。
CPAP治療は患者さんそれぞれに合った細かな調整が肝心ですので、不快な点は医療者と相談しながら解決しましょう。
以上のような工夫により、CPAP療法の快適性と持続率は大幅に向上します。
「面倒くさい」「合わない」と感じて途中でやめてしまっては効果が得られません。
逆に言えば、工夫次第でCPAPは長期間にわたりあなたの睡眠と健康を支えてくれるのです。
困ったことがあれば一人で抱え込まず医療機関に相談してください。
睡眠時無呼吸症候群(SAS)は森下駅前クリニックまで
保険適用
睡眠時無呼吸症候群(SAS)の疑いがある場合はオンライン診療へ

もし「ひょっとして自分は睡眠時無呼吸症候群かも?」と思い当たる場合は、早めに専門医に相談することをおすすめします。
近年は遠隔で相談・診察ができるオンライン診療も普及しており、忙しい方でも自宅から気軽に受診可能です。
森下駅前クリニックのオンラインSAS外来では問診や簡易検査の案内をリモートで行い、必要に応じて適切な治療につなげています
睡眠時無呼吸症候群は放置すると様々な合併症リスクを高めますが、CPAP療法という心強い治療法で改善・予防が期待できます。
いびきや極度の眠気などの症状がある方は、ぜひ一度オンライン診療を活用して専門医に相談してみましょう。
早期発見・治療によって、質の高い睡眠と健康的な生活を取り戻す第一歩を踏み出せるはずです。
睡眠時無呼吸症候群(SAS)は森下駅前クリニックまで
保険適用
睡眠時無呼吸症候群をもっと詳しく
睡眠時無呼吸症候群(SAS)について、さらに詳しく知りたい方は各記事をご確認ください。治療
- 睡眠時無呼吸症候群のCPAP(シーパップ)治療とは?
- 睡眠時無呼吸症候群(SAS)の治療方法 | 改善するための治し方・対処法
- 睡眠時無呼吸症候群の方が使える睡眠薬・睡眠導入薬は?
- 睡眠時無呼吸症候群は手術するべき?手術の種類や費用、リスク、おすすめの治療法をやさしく解説
- 睡眠時無呼吸症候群(SAS)の機器(CPAP)はレンタルできる?費用やレンタル方法を解説します
検査
- 睡眠時無呼吸症候群(SAS)は何科を受診すればいい?
- 睡眠時無呼吸症候群(SAS)の検査入院とは?治すには入院が必要なの?
- 睡眠時無呼吸症候群(SAS)の検査・治療には健康保険はおりる?適用されるの?
- 睡眠時無呼吸症候群(SAS)の検査費用と治療費用 | 保険は適用される?
- 睡眠時無呼吸症候群(SAS)の検査について解説!少しでも疑ったらまずは検査から!
- 睡眠時無呼吸症候群のAHI(無呼吸低呼吸指数)とは?
予防
- 睡眠時無呼吸症候群(SAS)は治るのか | 自分でできる対策から治療法まで解説
- 睡眠時無呼吸症候群(SAS)を治す筋トレは?体を鍛えたら治る?
- 睡眠時無呼吸症候群(SAS)におすすめの寝方を紹介!ちょっとしたことでさらに効果を高める工夫も!
- 睡眠時無呼吸症候群(SAS)の対策 | 生活習慣を改善することで予防をしよう
- 睡眠時無呼吸症候群(SAS)の予防と対策は食事から!食べ物を見直すことから始めよう
- 睡眠時無呼吸症候群(SAS)の予防は枕を見直すべき!ポイントや注意点、おすすめの寝方を紹介
合併症
症状
原因
傾向
疑い
参考文献
- 日本呼吸器学会 睡眠時無呼吸症候群(SAS)診療ガイドライン2020. (症状が強い症例、および中等症~重症例ではCPAP治療が第一選択となり行うことが強く推奨されている)【1】
- McEvoy RD, et al. CPAP for Prevention of Cardiovascular Events in Obstructive Sleep Apnea. N Engl J Med. 2016;375(10):919-931. (CPAP群でAHIが29→3.7に低下し、日中の眠気と健康関連QOLが有意に改善)【2】
- Karimi M, et al. Sleep apnea-related risk of motor vehicle accidents is reduced by CPAP: Swedish Traffic Accident Registry data. Sleep. 2015;38(3):341-349. (CPAP ≥4時間使用者で交通事故リスクが約70%減少)【3】
- Yang D, et al. Effects of CPAP on cardiac events and metabolic components in OSA with coronary artery disease: a meta-analysis. J Clin Sleep Med. 2023;19(12):2015-2025. (CPAPで主要心血管イベントリスクが有意に低下し、4時間以上の使用で効果顕著)【4】
- Haentjens P, et al. Impact of CPAP on Blood Pressure in Patients with OSA: a Meta-analysis of Randomized Trials. Arch Intern Med. 2007;167(8):757-764. (CPAPにより24時間平均血圧が約1.7 mmHg下降。小幅でも脳卒中・心疾患リスク低減に寄与)【5】
- Iacono Isidoro S, et al. Immediate effect of CPAP titration on perceived health-related quality of life in OSA. BMC Pulm Med. 2016;16:172. (CPAP導入直後の翌朝からPGWBIやSF-12尺度が有意改善し、主観的健康感が向上)【6】
- フクダ電子 CPAPサポートQ&A「Q2. 鼻づまり・乾燥への対策」2021. (室内湿度調整や加温加湿器の使用で鼻・喉の乾燥症状を改善)【7】
- フクダ電子 CPAPサポートQ&A「Q4-6. 圧に関するトラブル対処」2021. (ランプ機能や呼気圧低減機能の活用、医師による圧再調整で不快感を軽減)【8】

